Sglt2 阻害 薬 市販 薬
7cm、体重76. 7kg、HbA1c(ヘモグロビンA1c)が9. 1%、随時血糖値が145mg/dL、血中Cペプチドが2. 47ng/mLという状態でした。日々の食事についてお伺いすると、白米を中心とした炭水化物が多い印象でしたので栄養指導を実施し、検査で内因性インスリン分泌能が比較的保たれているのを確認したため、SGLT2阻害薬を処方しました。 通院後7ヶ月経った頃には、HbA1cが5. 4%、体重は61kgへ改善しました。改善結果と共に運動療法へのモチベーションが上がったようで筋力トレーニングを自主的に開始され、現在はSGLT2阻害薬を中止し、BG剤(メトホルミン500mg)のみで非常に良い経過を続けています。 ※ プライバシーに関わる箇所は一部脚色しております ● ポイント ・ 2型糖尿病 インスリン分泌能が保たれている事 ・ 壮年/肥満傾向であること ・ SGLT2阻害薬による尿量増加が許容できる職業を確認していること ・ 体重減少がモチベーションを高め、栄養指導による食事療法だけでなく自主的に運動療法を開始したこと ※ 治療薬の効果には個人差があります。 ※ 現在受診されている医療機関がある方は、まず主治医にご相談ください。
見つけちゃったよ、医師による保険薬の適応外処方!!ヒルドイドを化粧水代わり、とお薬手帳に明記!!|院長ブログ|五本木クリニック
1型糖尿病患者の使用には一定のリスクが伴うことを十分に認識すべきであり、使用する場合は、十分に臨床経験を積んだ専門医の指導のもと、患者自身が適切かつ積極的にインスリン治療に取り組んでおり、それでも血糖コントロールが不十分な場合にのみ使用を検討すべきである。 2. インスリンやSU薬等インスリン分泌促進薬と併用する場合には、低血糖に十分留意して、それらの用量を減じる(方法については下記参照)。患者にも低血糖に関する教育を十分行うこと。 3. 75歳以上の高齢者あるいは65歳から74歳で老年症候群(サルコペニア、認知機能低下、ADL低下など)のある場合には慎重に投与する。 4. 脱水防止について患者への説明も含めて十分に対策を講じること。利尿薬の併用の場合には特に脱水に注意する。 5. 発熱・下痢・嘔吐などがあるときないしは食思不振で食事が十分摂れないような場合(シックデイ)には必ず休薬する。 6. 全身倦怠・悪心嘔吐・腹痛などを伴う場合には、血糖値が正常に近くてもケトアシドーシス(正常血糖ケトアシドーシス)の可能性があるので、血中ケトン体(即時にできない場合は尿ケトン体)を確認するとともに専門医にコンサルテーションすること。特に1型糖尿病患者では、インスリンポンプ使用者やインスリンの中止や過度の減量によりケトアシドーシスが増加していることに留意すべきである。 7. 本剤投与後、薬疹を疑わせる紅斑などの皮膚症状が認められた場合には速やかに投与を中止し、皮膚科にコンサルテーションすること。また、外陰部と会陰部の壊死性筋膜炎(フルニエ壊疽)を疑わせる症状にも注意を払うこと。さらに、必ず副作用報告を行うこと。 8.
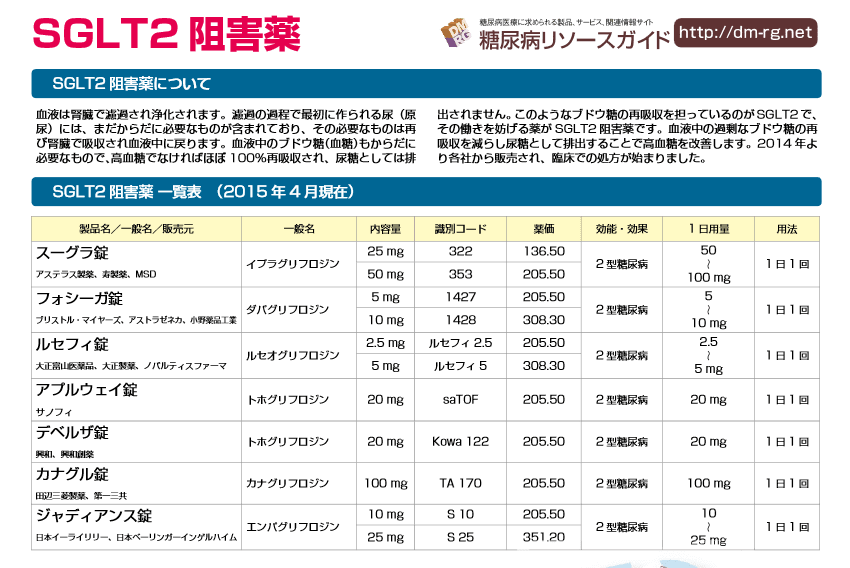

ダパグリフロジンプロピレングリコール水和物 ( D09763) 薬効分類番号 3969 総称名 販売名 フォシーガ (アストラゼネカ) フォシーガ錠5mg フォシーガ錠10mg カナグリフロジン水和物 ( D09592) カナグル (田辺三菱製薬) カナグル錠100mg エンパグリフロジン ( D10459) ジャディアンス (日本ベーリンガーインゲルハイム) ジャディアンス錠10mg ジャディアンス錠25mg イプラグリフロジンL-プロリン ( D10200) スーグラ (アステラス製薬) スーグラ錠25mg スーグラ錠50mg ルセオグリフロジン水和物 ( D10195) ルセフィ (大正製薬) ルセフィ錠2. 5mg ルセフィ錠5mg トホグリフロジン水和物 ( D09978) アプルウェイ (興和) アプルウェイ錠20mg デベルザ (興和) デベルザ錠20mg
4kg)、関節リウマチを有する患者。本剤開始46日後、下痢、嘔吐、倦怠感、発汗あり。補液開始15分後、眼球上転、下顎呼吸、脈触知不能となり心臓マッサージ及び人工呼吸開始、救急隊要請。搬送先の病院で死亡。 ・ 女性 60歳代 脂質異常症、高血圧、薬剤によって良好にコントロールされていた。日常生活:歩いて診察に来ており、食事や排せつは問題なし、受け答えも問題なし。腰椎滑り症でほとんど寝たきりであり、食欲はなかった。患者自身が来院できず、その後は家族が薬を取りにきていた。死因は不明で、同剤との因果関係についても不明。 5月に発売された「トホグリフロジン」(商品名:デベルザ/アプルウェイ)についても、発売開始から4ヵ月後に当たる9月22日までの中間集計が公開された。同剤での死亡例は1人。60歳代男性で、慢性心不全、低酸素症、発作性心房細動などを合併していた。下痢・嘔吐が頻回に発現していたが水分摂取が不十分であり、脱水により高血糖昏睡が発現し死亡に至ったとみられる。脱水の原因として、同剤以外に、下痢、嘔吐、入浴による発汗、利尿薬との併用が考えられる。 アステラス メディカルネット フォシーガ(アストラゼネカ) デベルザ錠(興和創薬) アプルウェイ(サノフィ)
SGLT2阻害薬とは?特徴・種類・注意点| 知りたい!糖尿病
WRITER この記事を書いている人 - WRITER - 1974年生まれ。2000年三重大学医学部卒業。三重県松阪市で内科クリニックを10年前からしています。診療所に併設して有料老人ホーム、認知症対応型グループホームもあり、自宅生活の方も含め在宅医療も行っています。 また、インスタグラムでフォロワー1万人超のアカウントを2つ運営するインスタグラマーでもあります。 地域のかかりつけ医として気軽になんでも相談してください。医療と介護の両面から一緒に考えます。 こんにちは! 三重県松阪市の医療と介護の専門家、 西井医院の院長( @ )です。 糖尿病治療薬のSGLT2阻害薬とGLP-1受容体作動薬は、最近自費診療の分野でもダイエット効果がうたわれ注目のお薬です。 しかし、同じ糖尿病治療薬でダイエット効果があっても何が違うのか解説します。 院長 当たり前ですが糖尿病に罹患している方には保険適応がありますが、 糖尿病が無くダイエット目的では自費診療となります 。 SGLT2阻害薬とは SGLT2阻害薬はその名のとおり、SGLT2の働きを阻害する薬剤です。 SGLT2の働きを阻害すると、近位尿細管でのグルコース再吸収が減り、その分だけ尿糖の排泄が増えます。 おおよそ 血中のブドウ糖を約100グラム(400キロカロリーに相当)尿中に排出させその結果、高血糖が改善されます 。 院長 「 SGLT2とは何か」などの難しい仕組みの説明は省いています。 尿から糖をたくさん排出させて、身体の余分な糖を減らすと思ってもらえたら大丈夫です。 SGLT2阻害を使ってダイエットをすると 脂肪をエネルギー源とする為に効率よく体内の代謝をアップさせます。 ダイエットしたいけど、ご飯やパン・パスタ等の炭水化物をセーブ出来ない方に最適です。 あくまでも糖尿病患者さんに使用しての話ですが、平均3. 5㎏ぐらいの減量効果がみられます。 内臓脂肪も肝内脂肪も減らしますが、 筋肉量も減ってしまいます 。 体重減少の内訳は 体脂肪量 1. 8㎏ 筋肉量 1.
慢性腎臓病に対する治療薬は限られており、現在比較的早期のCKDに対して治療効果がはっきりしているものは、 ACE 阻害薬 、 アンギオテンシン II 受容体拮抗薬( ARB ) などRAS阻害薬と言われている降圧剤のみです。 最近、 SGLT2 阻害剤 が腎機能保護作用を持つことが注目されています。 SGLT2阻害薬とは? SGLT2 (sodium glucose co-transporter 2)とは、腎臓の近位尿細管に存在する輸送体です。 グルコース(ブドウ糖)とナトリウムを再吸収します。 通常、ブドウ糖は糸球体で濾過され原尿中に排泄されますが、尿細管に存在する輸送体によって再吸収され尿中にはほとんど排泄されません。 血糖が高くなると、SGLT2などのグルコース輸送体がある程度は再吸収しますが、再吸収しきれない分は尿糖として排泄されます。 SGLT2阻害薬を使用すると近位尿細管のSGLT2の働きが抑えられるため、グルコースは再吸収されず尿中に排泄されます。 DAPAーCKDについて Dapagliflozin in Patients with Chronic Kidney Disease N Engl J Med. 2020 Oct 8;383(15):1436-1446. 背景 糖尿病の合併症の1つである糖尿病性腎症は腎機能低下と尿蛋白が特徴です。 SGLT2阻害薬を使用することで、血糖値を改善するだけではなく、腎機能低下速度を抑える効果や尿蛋白が減る効果が認められていました。 これまでの論文では、対象患者が糖尿病の方に限定されていましたが、今回ご紹介する論文では、糖尿病のある・なしに関わらずSGLT2阻害薬は腎機能保護効果を発揮することができるのかというところに注目しています。 これまでのSGLT2阻害薬の腎機能を保護する効果を示した主な論文 EMPA-REG OUTCOME エンパグリフロジン Empagliflozin and progression of kidney disease in type 2 diabetes. N Engl J Med 2016;375:323-34 DECLARE –TIMI 58 ダパグリフロジン Dapagliflozin and cardiovascular out- comes in type 2 diabetes.
- ロードバイクをフロントシングル化をしてほぼ1か月…。 2019年11月追記アリ | サイクルショップ あしびな
- SGLT2阻害薬とは?特徴・種類・注意点| 知りたい!糖尿病
- ダイエット効果のある糖尿病薬(SGLT2阻害薬とGLP-1受容体作動薬)
- 戸田中央総合健康管理センター 胃カメラ
- 商品一覧 : 医薬品グループ「SGLT2阻害薬」に含まれる医薬品
018)と心血管死の14%の減少(0. 86、0. 76-0. 98、p=0. 027)でした。SGLT2阻害は、心血管死または心不全による初回入院の複合リスクの26%の相対的減少(0. 74、0. 68-0. 82;p<0. 0001)、心不全または心血管死による再入院の複合リスクの25%の減少(0. 75、0. 84;p<0. 0001)を伴っていた。複合腎エンドポイントのリスクも低下した(0. 62、0. 43-0. 90;p=0. 013)。試験間の効果の大きさの異質性に関するすべての検定は有意ではなかった。プールされた治療効果は、年齢、性、糖尿病、ARNIによる治療、ベースラインのeGFRに基づくサブグループで一貫した有益性を示したが、NYHAの機能クラスおよび人種に基づくサブグループでは、治療ごとのサブグループ間相互作用が示唆されました。 結論 エンパグリフロジンとダパグリフロジンの心不全の入院に対する効果は、2つの独立した試験で一貫しており、これらの薬剤が腎アウトカムを改善し、HFrEF患者における全死因および心血管死を減少させることを示唆しています。
糖尿病治療ガイド2016-2017, 文光堂, 2016 日本糖尿病学会編・著. 糖尿病専門医研修ガイドブック改訂第6版, 診断と治療社, 2014 日本糖尿病学会編・著. 糖尿病治療の手びき(改訂第56版), 南江堂, 2014
尿糖の増加作用 下図は、カナグル100mg投与後の1日あたりの尿糖の量の推移を示した図です。 (カナグルの2型糖尿病患者を対象にした第I相反復投与試験より) カナグル100mgの投与開始日から、尿糖の量は1日 約90g~100g 増加しています。 カナグルは、半減期(血中濃度が半分になるまでの時間)が10. 2時間と長いため、投与中止した後も、しばらく尿糖の排泄が続いています。 カナグルを投与すると、すべての人で尿糖が100g増えるかというと、そういうわけではありません。 日本人2型糖尿病の人を対象とした他の臨床研究では、カナグル100mgを投与した後の尿糖が増えた量は、平均 45.
5%)な場合、開始時に基礎および追加インスリンを10~20%前後を目安に減量することを検討する。 1-b) 血糖コントロール良好でない(HbA1c≧7. 5%)場合、服薬開始時の基礎および追加インスリンは減量しないかあるいはわずかな減量にとどめる。 2-a) 経過中、血糖コントロールが改善し低血糖が顕在化した場合は、血糖自己測定や持続血糖モニタリングの結果に応じ、患者自身で責任インスリン量をすみやかに減量できるよう指導する。 2-b) ただし、上記の場合でも患者にはインスリンを極端に減量することは控えるよう指導する。特に基礎インスリンの減量は治療前の20%を越えることは避け、慎重に減量すべきである。 また、SU薬にSGLT2阻害薬を併用する場合には、DPP-4阻害薬の場合に準じて、以下の通りSU薬の減量を検討することが必要である。 グリメピリド2mg/日を超えて使用している患者は2mg/日以下に減じる グリベンクラミド1. 25mg/日を超えて使用している患者は1.